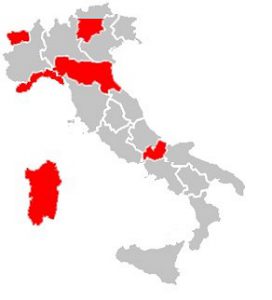
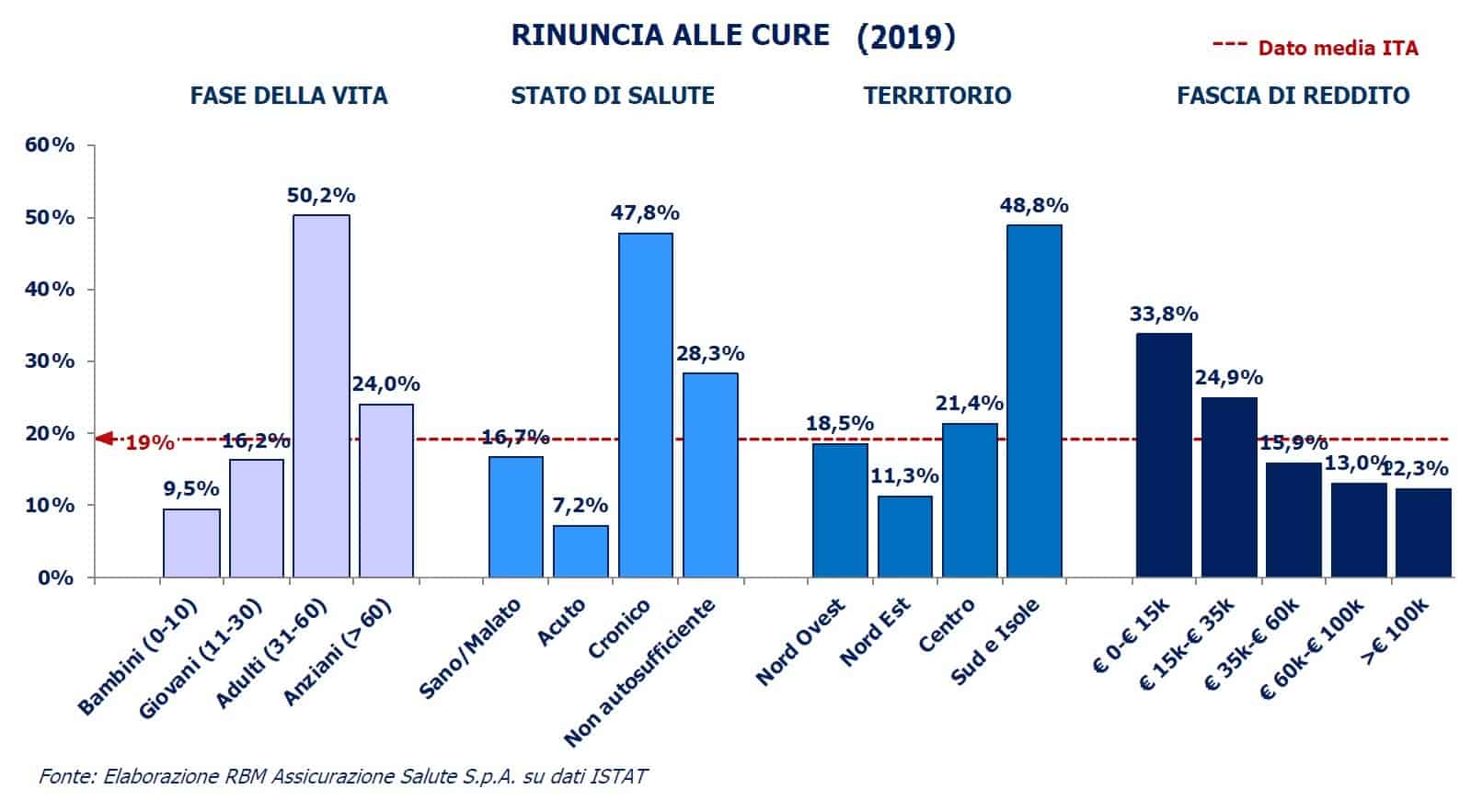
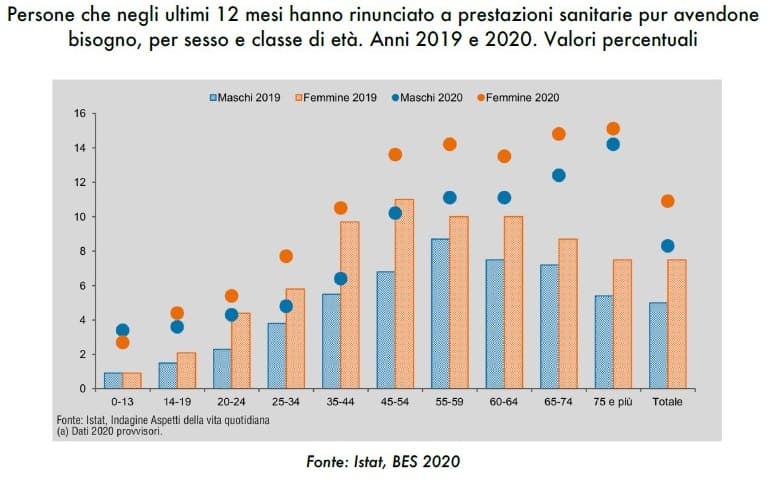
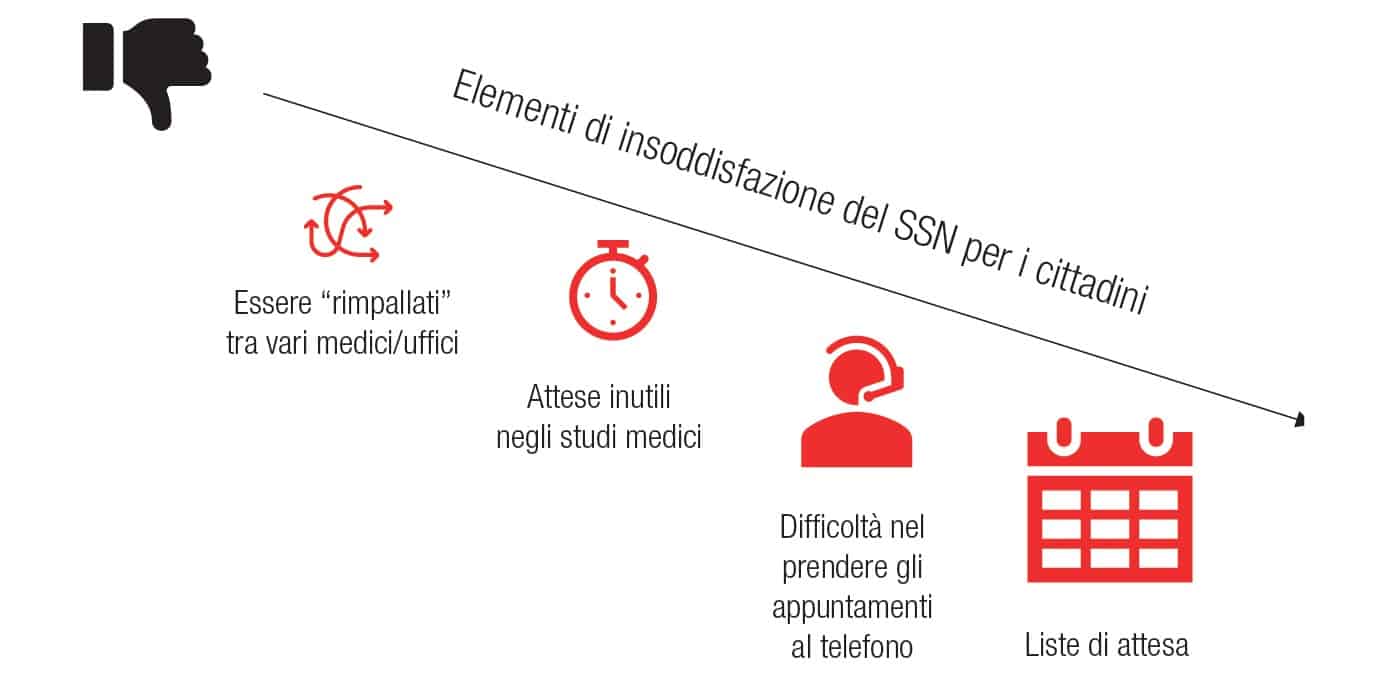
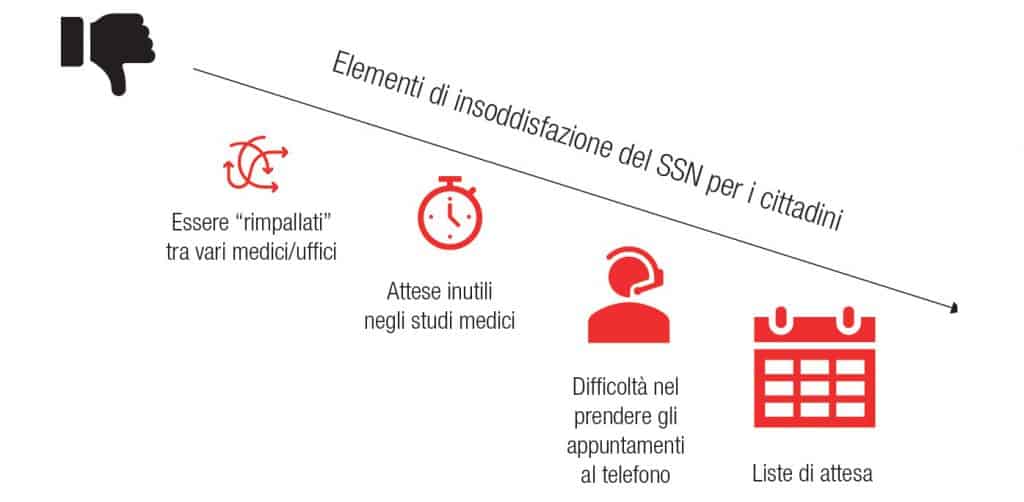
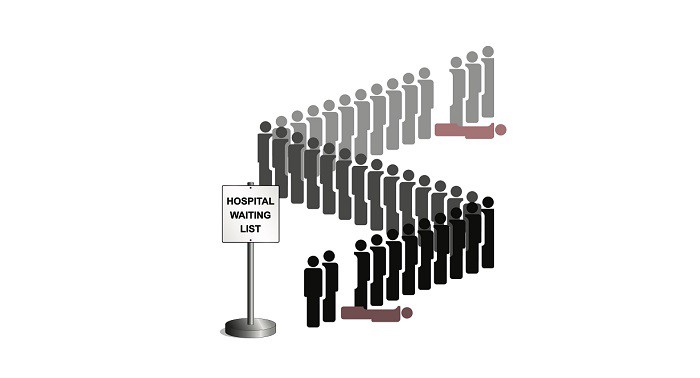
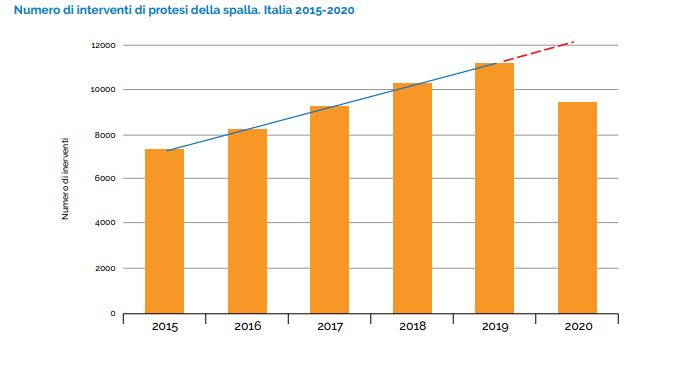
Secondo un’indagine di Altroconsumo, nell’ultimo anno otto italiani su dieci hanno avuto problemi nel prenotare una visita o un esame con il nostro SSN.
La salute
La salute, si sa, è il bene più preziozo. Ma oltre che prezioso sta diventando anche molto costoso per il cittadino!
Pubblico o Privato
Quando si ha bisogno di una prestazione medica, da una semplice visita ad un esame diagnostico approfondito, il cittadino ricorre sempre più frequentemente a strutture private. E non per poca fiducia nel nostro servizio sanitario pubblico! Ma per il problema delle liste di attesa, che nel privato sono molto brevi, o nulle. Ma certo fanno aumentare i costi per la salute.
Indagine di Altroconsumo
Secondo l’indagine di Altroconsumo, nell’ultimo anno 8 italiani su 10 hanno avuto problemi nel prenotare una visita o un esame diagnostico in tempi brevi.
Una percentuale di circa 60/70%, non potendo attendere troppo, si è rivolto alla sanità privata, pagando la prestazione.
Purtroppo, il 5% di chi è in lista di attesa non si può permettere una visita in sanità privata, ed è costretto ad aspettare i tempi lunghi della sanità pubblica.
I costi nella sanità privata
I costi e le offerte in sanità privata variano da città a città, ma anche da struttura a struttura.
Milano è la città che offre la maggior varietà di prezzi. con una forbice dei prezzi che può arrivare a una differenza del 550%!
Palermo invece è la città più “economica”, e dove mediamente si spende meno per curarsi.
Dopo Milano, le città più care dove curarsi sono Torino, Roma e Firenze.
Le più convenienti, dopo Palermo, sono Genova, Padova e Napoli.
Un esempio su tutti, la risonanza magnetica alla colonna vertebrale. A Milano si può arrivare a spendere più di 600 euro, anche se il prezzo medio è di 215 euro. A Palermo si può trovare anche a 51 euro.
Le Assicurazioni
Interessante notare che il welfare sanitario si sta diffondendo anche in Italia. Infatti l’80% delle strutture dell’indagine di Altroconsumo è convenzionata con assicurazioni o fondi sanitari.
Per saperne di più
contattaci a info@sef.care, o visita il ns sito www.sef.care